Erythema multiforme

Wat is erythema multiforme?
Erythema multiforme (EM) (ook wel: erythema exsudativum multiforme) is een huidaandoening die gepaard gaat met rode vlekken en/of blaren op de huid. Het ontstaat meestal na een (virus) infectie of na medicijngebruik. Zoals de naam al aangeeft kan EM vele vormen aannemen. Om toch een indeling te kunnen maken worden in de dermatologie drie groepen van EM onderscheiden.
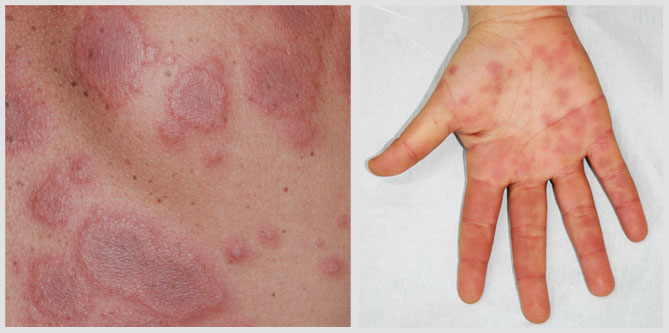
1) Erythema multiforme minor
Deze vorm komt verreweg het meeste voor en bestaat uit rode tot paarse vlekken die vooral aan de armen en benen, en in meer uitgebreide gevallen ook op de romp gelocaliseerd zijn. In de meest typische gevallen is er sprake van “schietschijf”-plekken: vlekken uit enkele concentrische ringen opgebouwd, vaak -maar niet altijd- met blaasjes. Er zijn ook vaak rode vlekken en blaasjes op het mondslijmvlies te zien. Erythema multiforme minor wordt meestal veroorzaakt door een infectie.
2) Erythema multiforme major
Behalve huidafwijkingen zijn er bij de “major” variant van EM ook uitgebreide erosies aan de slijmvliezen. De mond, ogen, vagina en anus kunnen aangedaan zijn.
De patient is vaak ziek, heeft veel pijn en kan moeilijk eten door de open plekken.
Opname in het ziekenhuis is meestal aangewezen. ook bij erythema multiforme major is een infectie meestal (maar niet altijd) de uitlokkende factor.
3) Stevens Johnson syndroom (SJS) en toxische epidermale necrolyse (TEN)
Dit zijn de zeldzaamste en ernstigste vormen van EM, waarbij grote delen van de huid kunnen loslaten.
SJS en TEN zijn meestal een reactie op een geneesmiddel. Wanneer minder dan 10% van het huidoppervlak is aangedaan spreken we van SJS en als er meer dan 30% van de huid meedoet noemen we het TEN. Wanneer het aangedane oppervlak tussen de 10 en 20% ligt is er sprake van een SJS/TEN overlap syndroom. Bij SJS en zeker bij TEN is de patiënt in de regel ernstig ziek en dient dan verpleegd te worden op de intensieve zorg afdeling van het ziekenhuis. De grootste bedreiging voor de patient zijn uitdroging door verdamping en infecties.
Het geneesmiddel dat de afwijkingen heeft veroorzaakt mag natuurlijk nooit meer worden ingenomen. Van veel geneesmiddelen is beschreven dat ze incidenteel SJS of TEN kunnen veroorzaken.
Naast infecties en geneesmiddelen kunnen er ook andere achterliggende oorzaken zijn voor erythema multiforme zoals o.a. parasietaire infecties, maligniteiten (carcinomen, leukemie etc.) en autoimmuunziekten zoals lupus erythematosus en vasculitis. Dit zijn echter zeldzamer oorzaken voor erythema multiforme dan de genoemde infecties en geneesmiddelen.
Hoe wordt erythema multiforme behandeld?
De meest voorkomende oorzaak van EM is een virale infectie. Vooral een herpes infectie blijkt vaak de oorzaak van de problemen. Wanneer het gaat om een (vroege) herpesinfectie is behandeling van de infectie zinvol. Wanneer herpes simplex (bv “koortslip”) de oorzaak is en deze meerdere keren per jaar optreedt met verschijnselen van EM is een preventieve onderhoudsbehandeling met anti-virale middelen te overwegen.
Hoe worden SJS en TEN behandeld?
Wanneer geneesmiddelgebruik de meest waarschijnlijke oorzaak is (zoals bij SJS en TEN meestal het geval is) dient het verdachte geneesmiddel (in overleg met de voorschrijvend arts!) gestaakt te worden. Goede observatie van de patiënt is belangrijk, omdat zelfs na staken van het uitlokkende geneesmiddel de huid- en slijmvliesklachten zich kunnen uitbreiden.
In ernstiger gevallen zijn ondersteunende maatregelen zoals pijnbestrijding, jeukstilling, ontstekingsonderdrukking of zelfs opname in het ziekenhuis noodzakelijk.
Gerelateerde onderwerpen
herpes simplex labialis (koortslip)
genitale herpes
rode vlekken op de huid
vasculitis
Literatuur
Miliszewski M. et al: Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis: An Analysis of Triggers and Implications for Improving Prevention. Am j Med 129(11):1221-1225, 2016.
