Balanitis plasmocellularis van Zoon
Wat is balanitis plasmocellularis?
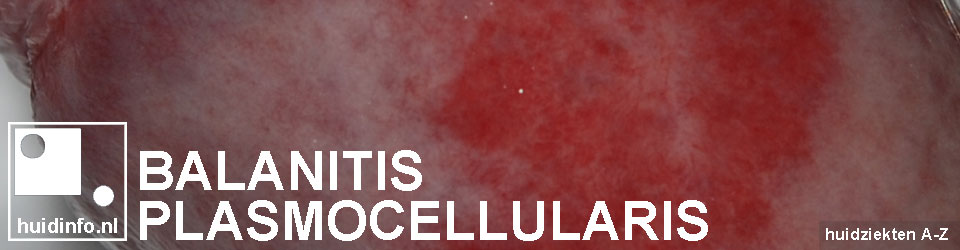
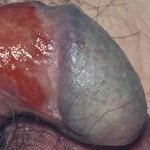
Balanitis plasmocellularis (van Zoon) is een niet-zeldzame ontsteking die kan voorkomen aan de glans (eikel) van de penis en aan de binnenzijde van de voorhuid. De ontsteking is goedaardig en niet besmettelijk.
Hoe ziet het eruit?
De huid van de eikel is fel rood van kleur. De plekken zijn vaak iets glanzend en scherp begrensd met de gewone huid. Soms is het voor de arts niet mogelijk de diagnose in eerste instantie met zekerheid te stellen. Eczeem en psoriasis van de voorhuid kunnen een vergelijkbare huidafwijking geven. Dit geldt ook voor een zeldzame, oppervlakkige vorm van huidkanker aan de penis (Ziekte van Queirat). Als het stellen van de juiste diagnose ‘op het oog’ moeilijk blijkt te zijn zal de arts in sommige gevallen besluiten een biopt te nemen om dat door de patholoog te laten onderzoeken.

Hoe ontstaat het?
De oorzaak van de aandoening is niet bekend.
Wie krijgt het?
Balanitis plasmocellularis komt vooral voor bij mannen van middelbare leeftijd en ouder. Bij besneden mannen komt de afwijking (vrijwel) niet voor.
Hoe wordt het behandeld?
Balanitis van Zoon is vaak bijzonder hardnekkig. Het reageert weliswaar goed op corticosteroiden (hormoonzalven), maar na stoppen met smeren komt de ontsteking weer snel terug. Bij hardnekkige balanitis van Zoon is een besnijdenis (circumcisie) te overwegen.
Aan balanitis plasmocellularis gerelateerde onderwerpen
balanitis (algemeen)
problemen van de penis
Literatuur
Morris BJ et al: Penile Inflammatory Skin Disorders and the Preventive Role of Circumcision. Int J Prev Med. 2017; 8: 32. (volledig artikel)